
ΜΠΕΣΛΙΚΑΣ ΘΕΟΔΩΡΟΣ
Συγγενείς Ορθοπαιδικές Παθήσεις
Οι Συγγενείς Ορθοπαιδικές Παθήσεις όπως είναι φυσικό προκαλούν μεγάλη αναστάτωση και ανησυχία στους γονείς . Οι γονείς στους οποίους μάλιστα τυχαίνει να είναι και το πρώτο τους παιδί, αυτό με το συγγενές ορθοπαιδικό νόσημα , το φυσιολογικό τους άγχος για την ανάθρεψή του επιτείνεται και πολλές φορές βρίσκονται σε απόγνωση γιατί πιστεύουν ότι δεν θα ανταπεξέλθουν στις υποχρεώσεις τους. Οι παρακάτω σημειώσεις έχουν σκοπό να δώσουν πληροφορίες για τη φύση των παθήσεων αυτών και τονίσουν ότι οι σημερινές μας δυνατότητες για την αποκατάσταση των παθήσεων αυτών είναι πολύ μεγαλύτερες από ότι ήταν τα προηγούμενα χρόνια.
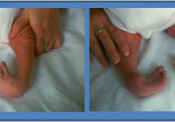
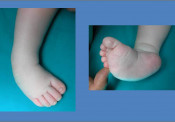
Συγγενής Ραιβο-ϊπποποδία
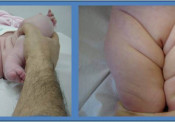
Η συγγενής ραιβοϊπποποδία (Ρ.Ι.Π., Pes Equinus-Club Foot)) είναι μια σύνθετη παραμόρφωση του ποδιού που χαρακτηρίζεται από την ιπποποδία (συνέπεια της βράχυνσης του Αχιλλείου τένοντα), ραιβότητα (που οφείλεται στη (βράχυνση του προσθίου κνημιαίου μυός ), υπτιασμό (εξαιτίας της βράχυνσης του οπισθίου κνημιαίου μυός) και κοιλοποδία ( λόγω της ρίκνωσης των έσω θυλακοσυνδεσμικών στοιχείων των αρθρώσεων του ποδιού).
Συγγενής Ραιβο-ϊπποποδία
Είναι άγνωστη η αιτιοπαθογένεια της νόσου. Διάφορες θεωρίες προσπαθούν να ερμηνεύσουν τις ποικίλες αυτές συγγενείς παραμορφώσεις του ποδιού. Αν και σπάνια υπάρχει θετικό οικογενειακό ιστορικό πιστεύεται ότι η πάθηση μεταβιβάζεται γενετικά ή οφείλεται σε μετάλλαξη .Δεν είναι γνωστό από πιο χρωμόσωμα και γονίδιο. Πιστεύεται ότι μεταβιβάζεται με τον υπολειπόμενο σωματικό χαρακτήρα. Ακόμη ενοχοποιείται και το ενδομήτριο περιβάλλον. Ολιγάμνιο και περιορισμένος χώρος στη μήτρα για τα κάτω άκρα του εμβρύου υποστηρίζεται ότι μπορούν να προκαλέσουν τις παραμορφώσεις. Άλλες απόψεις που έχουν διατυπωθεί είναι η αγγειακή δυσπλασία του ποδιού ή η ατελής νεύρωση των προσβεβλημένων μυών (πάθηση των νωτιαίων νευρικών ριζών). Έχει συχνότητα εμφάνισης 0,1-0,2 % (1/1000-2/1000) και είναι συχνότερη στα αγόρια σε αναλογία 2/1. Όπως ήδη έχει περιγραφεί η διάγνωση της νόσου τίθεται αμέσως μετά τον τοκετό εξαιτίας των χαρακτηριστικών παραμορφώσεων των ποδιών. Υπάρχει ιπποποδία, ραιβότητα και υπτιασμός του ποδιού
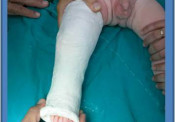
Συγγενής Ραιβο-ϊπποποδία
Τα πέλματα των ποδιών που πάσχουν είναι μικρότερα των φυσιολογικών Η πάθηση αφορά το ένα (ετερόπλευρος) ή και τα δύο άκρα (αμφοτερόπλευρος προσβολή). Υπάρχουν δύο κλινικές μορφές της νόσου, η μαλακή και η δύσκαμπτη. Η ταξινόμηση γίνεται ανάλογα με τη δυνατότητά μας να διορθώσομε ή όχι με παθητικές κινήσεις τις παραμορφώσεις. Η θεραπευτική αγωγή της PIΠ αρχίζει αμέσως (τη 2η εβδομάδα) με τη τοποθέτηση διορθωτικών γύψινων επιδέσμων και συνεχίζεται για 3-4 μήνες Αν παραμείνουν οι παραμορφώσεις διορθώνονται χειρουργικά μετά τον 5ο – 6ο μήνα .Οι προσπάθειές μας για την αποκατάσταση του ποδιού πρέπει να περατωθούν μέχρι το 12ο μήνα. Όταν αρχίζει να βαδίζει το παιδί (12ος – 13ος μήνας) η τυχόν φόρτιση ενός μη φυσιολογικού ποδιού προκαλεί μόνιμες εκφυλιστικές αλλοιώσεις στις αρθρώσεις του. Η διαδοχική εφαρμογή των γύψινων επιδέσμων (μηροποδοκνημικών) οι οποίοι αλλάζουν κάθε εβδομάδα και διορθώνουν προοδευτικά τις παραμορφώσεις
Συγγενής Ραιβο-ϊπποποδία
Απαιτείται ιδιαίτερη εξοικείωση με παιδιά αυτής της ηλικίας (νεογνά 2 – 3 εβδομάδων) καθώς και τις ανατομικές παραμορφώσεις του ποδιού που προκαλεί η πάθηση για την επιτυχή εφαρμογή τους. Χειρουργικη Η εφαρμογή των διορθωτικών γύψινων επιδέσμων πριν από την εγχειρητική θεραπεία τη διευκολύνει και την καθιστά αποτελεσματικότερη. Για τη χειρουργική διόρθωση της ιπποποδίας απαιτείται επιμήκυνση του Αχίλλειου τένοντα, για τη διόρθωση της ραιβότητας του ποδιού, η μετάθεση του προσθίου κνημιαίου μυός στο έξω χείλος του ποδιού και για τη διόρθωση του υπτιασμού η επιμήκυνση ή μεταφορά στη κατάφυση των περονιαίων του οπίσθιου κνημιαίου μυός
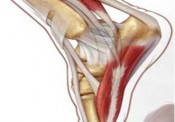
Συγγενές Ραιβόκρανο
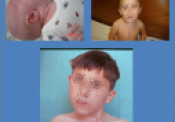
Έτσι ονομάζουμε την παραμόρφωση που χαρακτηρίζεται από τη κλίση της κεφαλής προς την μία πλευρά του σώματος και στροφή της κεφαλής προς την αντίθετη. Στη νεογνική και βρεφική ηλικία όταν η παραμόρφωση είναι μικρού βαθμού η διάγνωση πολλές φορές καθυστερεί γιατί δεν γίνεται έγκαιρα αντιληπτή. Η πάθηση οφείλεται σε ένα μυ που ονομάζεται στερνοκλειδομαστοειδής. Ο μυς αυτός είναι απαραίτητος για τη στήριξη της κεφαλής μας .Υπάρχουν δύο τέτοιοι μυς ,ένας από τη δεξιά και ένας από την αριστερή μεριά. Όταν το μήκος του βραχύνεται έρχεται το κεφάλι προς τα κάτω και πλάγια. Όταν η παραμόρφωση δεν αντιμετωπισθεί έγκαιρα προκαλείται ασυμμετρία και στο πρόσωπο. Το ένα μάγουλο γίνεται μεγαλύτερο από το άλλο. Ειδικές ασκήσεις φυσικοθεραπείας στη μικρή ηλικία και χειρουργική θεραπεία για την επιμήκυνση του πάσχοντος μυός μετά την ηλικία των δύο ετών απαιτείται για την αποκατάσταση της παραμόρφωσης.
Συγγενής Αρθρογρύπωση
Ο όρος αρθρογρύπωση χρησιμοποιείται για να περιγράψει μία ποικιλία συγγενών διαμαρτιών , οι οποίες χαρακτηρίζονται από ελαττωμένες κινήσεις του νεογνού λόγω της δυσκαμψίας των αρθρώσεων και ποικίλου βαθμού ατροφία των μυών που τη συνοδεύει. Η ατροφία και η συρρίκνωση των αρθρώσεων υπάρχει στα άνω και κάτω άκρα και σπανιότερα τους μυς του κορμού. Η θεραπεία είναι μακρόχρονη. Στην αρχή διορθώνονται οι παραμορφώσεις με διορθωτικούς γύψινους επιδέσμους και στη συνέχεια γίνονται χειρουργικές επεμβάσεις για την αντιμετώπιση των παραμορφώσεων.
Οστεοχονδρίτιδα της Μηριαίας Κεφαλής
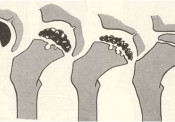
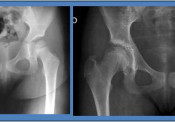
Οι οστεοχονδρίτιδες είναι μια ομάδα αυτοϊώμενων παθήσεων της παιδικής ηλικίας. Η αιτιολογία τους είναι άγνωστη, αλλά αποδίδονται σε αγγειακές διαταραχές των επιφύσεων. Δεν πηγαίνει δηλαδή η απαιτούμενη ποσότητα αίματος στην περιοχή από όπου αυξάνεται σε μήκος το κόκαλο. Προσβάλλονται συχνότερα τα αγόρια ηλικίας 3-12 ετών. Μεγαλύτερη σημασία από όλες τις οστεοχονδρίτιδες έχει αυτή της μηριαίας κεφαλής (Νόσος του Πέρθες). Έχει κλινική εικόνα ήπια –δεν υπάρχουν θορυβώδη συμπτώματα στη σοβαρή αυτή πάθηση. Το παιδί κουτσαίνει ,αποφεύγει τη βάδιση και τα παιγνίδια που απαιτούν έντονη δραστηριότητα. Με την πάροδο του χρόνου εγκαθίσταται μόνιμη χωλότητα. Η πάθηση ακολουθεί τέσσερα ακτινολογικά στάδια κατά τη διάρκεια της διαδρομής της
Οστεοχονδρίτιδα της Μηριαίας Κεφαλής
Η ανάκτηση του φυσιολογικού αρχικού της σχήματος εξαρτάται από την επιτυχημένη ή όχι θεραπευτική αγωγή μας Φυσιολογικές είναι οι αιματολογικές και ορολογικές εξετάσεις του ασθενούς. Το μόνο εύρημα είναι η μικρή αύξηση της ταχύτητας καθίζησης και των λευκών αιμοσφαιρίων. Ο αιματολογικός έλεγχος είναι χρήσιμος για τη διαφορική διάγνωση της πάθησης
Οστεοχονδρίτιδα της Μηριαίας Κεφαλής (Πρόγνωση)
Η πρόγνωση της εξέλιξης της νόσου εξαρτάται από την ηλικία του ασθενούς (όσο μικρότερη τόσο καλύτερη), από το φύλο (στα κορίτσια είναι χειρότερη επειδή η προσδοκόμενη περίοδος σκελετικής ανάπτυξης είναι βραχύτερη ), από το αυξημένο βάρος (η παραμόρφωση της κεφαλής είναι μεγαλύτερη) αλλά και από την ύπαρξη ειδικών ακτινολογικών ευρημάτων τα οποία ονομάζονται «σημεία κεφαλής σε κίνδυνο» Αν μετά την αποδρομή της νόσου (διαρκεί 2-4 χρόνια), η μηριαία κεφαλή δεν επανακτήσει το σφαιρικό της σχήμα και ύψος της, έχει αποπλατυνθεί και δεν καλύπτεται ικανοποιητικά από την κοτύλη, μέσα σε σύντομο χρονικό διάστημα εγκαθίστανται εκφυλιστικές αλλοιώσεις στην άρθρωση του ισχίου. Η θεραπεία ανάλογα με τα κλινικά και μη ακτινολογικά ευρήματα της νόσου, μπορεί να είναι συντηρητική ή εγχειρητική. Συντηρητική Συνιστάται σε ακινητοποίηση του ασθενούς επί μακρό χρονικό διάστημα για την αποφόρτιση της μηριαίας κεφαλής και πρόληψη πιθανής παραμόρφωσης της, διότι στα πρώτα στάδια της νόσου είναι ιδιαίτερα μαλθακή και η φόρτιση την παραμορφώνει. Η προστασία της μπορεί να γίνει με κατάκλιση του ασθενούς, δερματική έλξη του πάσχοντος σκέλους και τη χρησιμοποίηση κηδεμόνων οι οποίοι ακινητοποιούν την άρθρωση του ισχίου. Η διάρκεια της θεραπείας είναι μακρά και διαρκεί από 6 μήνες έως 2 χρόνια.
Οστεοχονδρίτιδα της Μηριαίας Κεφαλής
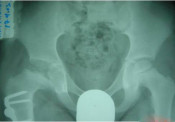
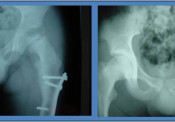
Εγχειρητική Η εγχειρητική θεραπεία αποσκοπεί στην επανατοποθέτηση της μηριαίας κεφαλής εντός της κοτύλης, αποκατάσταση του μήκους του μηριαίου αυχένα και ενίσχυση της αιμάτωσης της άνω επίφυσης του μηριαίου. Έχει ένδειξη στις περιπτώσεις ασθενών μεγάλης ηλικίας (9-12 ετών), στους ασθενείς των οποίων η ακτινολογική εξέταση των ισχίων αποκαλύπτει ότι υπάρχουν «σημεία κεφαλής σε κίνδυνο» (εικόνα 5) και σε παιδιά με μεγάλο σωματικό βάρος
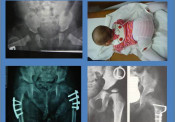
Συγγενές Εξάρθρημα του Ισχίου
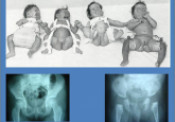
Συγγενής αναπτυξιακή δυσπλασία του ισχίου ονομάζεται η πάθηση που χαρακτηρίζεται από τη κακή ανατομική διαμόρφωση της κοτύλης και της μηριαίας κεφαλής, με αποτέλεσμα την παραμόρφωση της άρθρωσης του ισχίου ή τη δημιουργία εξαρθρήματος. Η κοτύλη του δυσπλασικού ισχίου είναι αβαθής , η μηριαία κεφαλή έχει χάσει το σφαιρικό της σχήμα και το μέγεθός της είναι μικρότερο του φυσιολογικού.Τα ανατομικά στοιχεία της άρθρωσης του ισχίου διαμορφώνονται μέχρι την 9η εμβρυϊκή εβδομάδα. Αν η μηριαία κεφαλή αναπτύσσεται ανεξάρτητα από την κοτύλη (στο 3ο μήνα της ενδομητρίου ζωής έχει ήδη εγκατασταθεί εξάρθρημα στο ισχίο) τότε το εξάρθρημα με το οποίο γεννιέται το παιδί ονομάζεται τερατογενές. Η εμφάνιση της πάθησης εξαρτάται από πολλούς παράγοντες τους οποίους ταξινομούμε σε τρεις ομάδες: Γενετικούς, Ορμονικούς και Περιβαλλοντολογικούς (συνθήκες του εμβρύου μέσα στη μήτρα). Ο τρόπος περιποίησης ακόμη του νεογνού , το φάσκιωμα , σφιχτό δέσιμο με πάνες με τα κάτω άκρα σε θέση προσαγωγής, αυξάνει την δυσπλασία του ισχίου και δημιουργεί συνθήκες ικανές να απεξαρθρώσουν την άρθρωση διότι στη θέση αυτή ενισχύεται τη δράση των προσαγωγών μυών. Η συχνότητα της αναπτυξιακής δυσπλασίας του ισχίου κυμαίνεται από 15 – 20 ‰ ενώ τα κορίτσια νοσούν 6 φορές συχνότερα από τα αγόρια. Το τερατογενές εξάρθρημα του ισχίου (εγκατάσταση του εξαρθρήματος στο 3ο μήνα της κύησης) έχει πολύ μικρότερη συχνότητα (2-3‰). Στον τύπο αυτό του εξαρθρήματος δεν υπάρχει διαφορά προσβολής ανάμεσα σε κορίτσια και αγόρια επειδή οφείλεται σε γενετικά αίτια. Η κλινική εικόνα της δυσπλασίας του ισχίου κατά την νεογνική περίοδο και πριν από τη βάδιση του παιδιού ( πρώτο έτος) είναι ανάλογη με το βαθμό της δυσπλασίας του ισχίου.
Συγγενές Εξάρθρημα του Ισχίου
Η πρώιμη διάγνωση (στην νεογνική περίοδο, 1ο - 2ο μήνα) αποτελεί βασική προϋπόθεση για την επιτυχή θεραπεία της πάθησης. Για την αναγνώριση των κλινικών σημείων που περιγράφονται παρακάτω απαιτείται κλινική εμπειρία του θεράποντος ιατρού. Μετά τη βάδιση του παιδιού η διάγνωση είναι πιο εύκολη. Όταν η δυσπλασία του ισχίου είναι ετερόπλευρη και έχει εξελιχθεί σε χαμηλό ή υψηλό εξάρθρημα, η χωλότητα, λόγω της ανισοσκελίας, είναι η κύρια κλινική εκδήλωση της πάθησης μυών . Η υπερηχογραφική εξέταση των ισχίων τους πρώτους 2 μήνες (νεογνική περίοδος) καθιερώθηκε σα διαγνωστική μέθοδος που μας δίνει ιδιαίτερα χρήσιμες πληροφορίες για τη δομή των μαλακών μορίων της άρθρωσης Η ακτινολογική εξέταση με απλές ακτινογραφίες των ισχίων σε θέση F και Ρ μετά την εμφάνιση των πυρήνων οστέωσης των μηριαίων κεφαλών (4ος μήνας) είναι απαραίτητη για την εκτίμηση του βαθμού της δυσπλασίας της κοτύλης και της μηριαίας κεφαλής, καθώς και τη διαπίστωση της ύπαρξης του εξαρθρήματος. Όταν η διάγνωση της πάθησης γίνει έγκαιρα η θεραπεία είναι συντηρητική. Με ειδικούς κηδεμόνες τα ισχία απάγονται και συγκροτούνται σε κάμψη μέχρι να αναταχθεί το εξάρθρημα Μετά την ανάταξη απαιτείται μακρόχρονη ακινητοποίηση για να διαμορφωθεί ανάλογα η άρθρωση (αποκτήσει η κοτύλη φυσιολογικό βάθος και η μηριαία κεφαλή φυσιολογικό σχήμα και μέγεθος)
Συγγενές Εξάρθρημα του Ισχίου
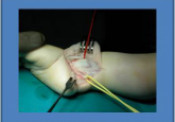
Η θεραπεία μετά τη βάδιση του παιδιού (12ος – 16ος μήνας) είναι εγχειρητική και συνίσταται στην ανοικτή ανάταξη του εξαρθρήματος (εικόνα 9) μετά από παρασκευή και απελευθέρωση των ανατομικών εμποδίων που δεν επιτρέπουν την κλειστή ανάταξη. Όταν η διάγνωση του συγγενούς εξαρθρήματος καθυστερήσει η αντιμετώπισή του είναι χειρουργική. Όσο μεγαλύτερο είναι το παιδί τόσο πιο πτωχά είναι τα αποτελέσματα της θεραπείας μας.
Μπορείτε να χρησιμοποιήσετε την παρακάτω φόρμα για να στείλετε απευθείας ένα μήνυμα στο Μέλος του BusinessClub.gr στου οποίου τη σελίδα βρίσκεστε αυτή τη στιγμή.


.jpg)
